Sistemul de complement: o privire de ansamblu. sistem de complement. Calea clasică de activare. Mod alternativ de activare. Funcții Serul de sânge conține un compliment
8381 0
Sistemul complement, constând din aproximativ 30 de proteine, atât circulante, cât și exprimate pe membrană, este o ramură efectoră importantă atât a răspunsurilor imune adaptative înnăscute, cât și mediate de anticorpi. Termenul „complement” provine din faptul că s-a descoperit că acest material din serul de sânge sensibil la temperatură „completează” capacitatea anticorpilor de a ucide bacteriile. Se știe că complementul joacă un rol major în apărarea împotriva multor microorganisme infecțioase.
Cele mai importante componente ale funcției sale de protecție sunt: 1) producerea de opsonine - molecule care cresc capacitatea de fagocitoză a macrofagelor și neutrofilelor; 2) producerea de anafilatoxine - peptide care induc reactii inflamatorii locale si sistemice; 3) uciderea directă a microorganismelor.
Alte funcții importante ale complementului sunt, de asemenea, cunoscute, cum ar fi creșterea răspunsurilor imune specifice antigenului și menținerea homeostaziei (stabilitatea în organism) prin îndepărtarea complexelor imune și a celulelor moarte sau pe moarte. De asemenea, știm că întreruperea activării complementului poate duce la deteriorarea celulelor și țesuturilor în organism.
Componentele complementului sunt sintetizate în ficat, precum și de către celulele implicate în răspunsul inflamator. Concentrația tuturor proteinelor complementului din sângele circulant este de aproximativ 3 mg/ml. (Pentru comparație: concentrația de IgG în sânge este de aproximativ 12 mg/mL) Concentrațiile unor componente ale complementului sunt mari (de exemplu, aproximativ 1 mg/mL pentru C3), în timp ce alte componente (cum ar fi factorul D și C2) sunt prezente în urme cantități..
Căile de activare a complementului
Etape inițiale Activarea complementului constă în activarea secvenţială în cascadă a componentelor sale unul după altul. În această etapă, activarea unei componente induce acțiunea enzimei, ceea ce duce la activarea următoarei componente. Deoarece o moleculă de enzimă activă este capabilă să scindeze multe molecule de substrat, această cascadă de reacții amplifică semnalul inițial relativ slab. Aceste proprietăți în cascadă ale sistemului complement sunt similare cu cele observate în alte cascade serice îndreptate spre formarea cheagurilor și producerea de kinine, mediatori inflamatori vasculari.La activare, componentele individuale sunt împărțite în fragmente, notate cu litere mici. Cel mai mic dintre fragmentele divizate este de obicei notat cu litera „a”, cel mai mare - „b”. Din punct de vedere istoric, totuși, cel mai mare dintre fragmentele C2 scindate este de obicei denumit C2a și cel mai mic C2b. (Cu toate acestea, în unele texte și articole, fragmentele componentelor complementului C2 sunt notate invers.) Alte fragmente de clivaj sunt de asemenea notate cu litere mici, de exemplu, C3d.
Există trei căi pentru activarea complementului: clasic, lectin și alternativ.
Începutul fiecăreia dintre căile de activare este caracterizat de propriile componente și procese de recunoaștere, cu toate acestea, în etapele ulterioare, în toate cele trei cazuri, sunt utilizate aceleași componente. Proprietățile fiecărei căi de activare și substanțele care le activează sunt discutate în continuare.
mod clasic
Calea clasică de activare este așa numită deoarece a fost definită mai întâi. Componentele proteice ale căii clasice sunt desemnate C1, C2, C9. (Numerele sunt în ordinea în care au fost descoperite componentele, nu în care sunt activate.) Complexele antigen-anticorp sunt principalii activatori ai căii clasice. Astfel, aceasta din urmă este principala cale efectoră pentru activarea răspunsului imun adaptativ umoral.Alți activatori sunt anumiți virusuri, celule moarte și membrane intracelulare (de exemplu, mitocondriile), agregate de imunoglobuline și β-amiloid găsit în plăcile în boala Alzheimer. Proteina C-reactivă este o proteină de fază acută - o componentă a răspunsului inflamator; se ataseaza de polizaharida fosforilcolina exprimata pe suprafata multor bacterii (ex. Streptococcus pneumoniae) si activeaza si calea clasica.
Calea clasică este inițiată atunci când C1 se atașează la un anticorp dintr-un complex antigen-anticorp, cum ar fi un anticorp legat de un antigen exprimat pe suprafața unei bacterii (Figura 13.1). Componenta C1 este un complex de trei proteine diferite: Clq (conținând șase subcomponente identice) asociate cu două molecule (fiecare cu două) - Clr și Cls. La activarea lui Cl, regiunile sale globulare - subcomponentele Clq - se leagă la o regiune specifică Clq de pe fragmentele Fc fie ale uneia IgM, fie ale două molecule IgG apropiate, asociate cu antigenul (legarea IgG este prezentată în Fig. 13.1).
Astfel, anticorpii IgM și IgG sunt activatori eficienți ai complementului. Imunoglobulinele umane care au capacitatea de a se lega de Cl și de a-l activa, în ordinea descrescătoare a acestei abilități, sunt: IgM>> IgG3> IgG 1 » IgG2. Imunoglobulinele IgG4, IgD, IgA și IgE nu interacționează cu Clq, nu-l fixează sau activează, de exemplu. nu activează complementul prin calea clasică.
După ce C1 se leagă de complexul antigen-anticorp Cls, capătă activitate enzimatică. Această formă activă este cunoscută sub numele de Cls-esterază. Împarte următoarea componentă a căii clasice - C4 - în două părți: C4a și C4b. O parte mai mică - C4a - rămâne în stare dizolvată, iar C4b se leagă covalent la suprafața bacteriei sau a altei substanțe activatoare.
Porțiunea de C4b atașată la suprafața celulei leagă apoi C2, care este scindat de Cls. Când C2 este scindat, se obține un fragment C2b, care rămâne în stare dizolvată, și C2a. La rândul său, C2a se atașează la C4b pe suprafața celulei pentru a forma complexul C4b2a. Acest complex se numește calea clasică C3 convertază deoarece, așa cum vom vedea mai târziu, această enzimă scindează următoarea componentă, C3.
calea lectinei
Calea lectinei este activată de reziduurile terminale de manoză din proteine și polizaharide situate pe suprafața bacteriei. Aceste reziduuri nu se găsesc pe suprafața celulelor de mamifere; prin urmare, calea lectinei poate fi considerată un mijloc de recunoaștere a sinelui și a non-sinelui. Deoarece această cale de activare nu necesită prezența anticorpilor, ea face parte din sistemul de apărare imunitar înnăscut.Pe fig. Figura 13.1 arată modul în care reziduurile bacteriene de manoză se leagă de complexul circulant de lectină de legare a manozei (MBL); similar ca structură cu Clq al căii clasice) și două proteaze asociate numite serin proteaze asociate manozei (MASP-1 și -2). Această legare activează MAP-1 pentru a scinda ulterior componentele căii clasice a complementului, C4 și C2, pentru a forma C4b2a, calea clasică C3 convertaza, pe suprafața bacteriană. Și MASP-2 are capacitatea de a scinda direct C3. Astfel, calea lectinei după faza de activare C3 este similară cu cea clasică.
Cale alternativa
Calea alternativă pentru activarea complementului este declanșată de aproape orice substanță străină. Cele mai studiate substanțe includ lipopolizaharidele (LPS, cunoscute și sub denumirea de endotoxine ale peretelui celular bacterian gram-negativ), unii pereți celulari de drojdie și o proteină găsită în veninul de cobra (factorul veninului de cobra). Unii agenți care activează calea clasică, virușii, agregatele de imunoglobuline și celulele moarte, declanșează, de asemenea, calea alternativă.Activarea are loc în absența anticorpilor specifici. Astfel, calea alternativă de activare a complementului este o ramură efectoră a sistemului imunitar înnăscut de apărare. Unele componente ale căii alternative sunt unice pentru aceasta (factorii serici B și D și properdin, cunoscut și ca factor P), în timp ce altele (C3, C3b, C5, C6, C7, C8 și C9) sunt împărtășite cu calea clasică.
Componenta C3b apare în sânge în cantități mici după scindarea spontană a grupării tiol reactive din C3. Acest C3b „preexistent” este capabil să se lege de grupările hidroxil ale proteinelor și carbohidraților exprimate pe suprafețele celulare (vezi Figura 13.1). Acumularea de C3b pe suprafața celulei inițiază o cale alternativă.
Poate apărea atât pe o celulă străină, cât și pe celula proprie a corpului; astfel, în ceea ce privește calea alternativă, rulează întotdeauna. Cu toate acestea, așa cum se discută mai detaliat mai jos, celulele proprii ale corpului reglează cursul reacțiilor căii alternative, în timp ce celulele non-sine nu au astfel de abilități de reglare și nu pot împiedica dezvoltarea evenimentelor ulterioare ale căii alternative.
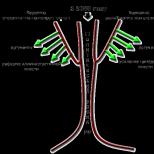
Orez. 13.1. Lansarea căilor clasice, lectinei și alternative. Demonstrarea activării fiecărei căi și a formării convertazei C3
În următoarea etapă a căii alternative, o proteină din zer, factorul B, se leagă de C3b de pe suprafața celulei pentru a forma complexul C3bB. Factorul D scindează apoi factorul B, care este situat pe suprafața celulei în complexul C3bB, rezultând un fragment de Ba, care este eliberat în fluidul înconjurător, și Bb, care rămâne asociat cu C3b. Acest C3bBb este o cale alternativă C3 convertază care scindează C3 în C3a și C3b.
De obicei, C3bBb se dizolvă rapid, dar poate fi stabilizat atunci când este combinat cu properdin (vezi Fig. 13.1). Ca rezultat, C3bBb stabilizat cu properdină este capabil să lege și să scindeze cantități mari de C3 într-un timp foarte scurt. Acumularea pe suprafața celulară a acestora s-a format rapid în în număr mare C3b duce la o lansare aproape „explozivă” a căii alternative. Astfel, legarea properdinei la C3bBb creează o buclă de amplificare a căii alternative. Capacitatea properdinei de a activa bucla de amplificare este controlată de acțiunea opusă a proteinelor reglatoare. Prin urmare, activarea căii alternative nu are loc tot timpul.
Activarea C3 și C5
Clivajul C3 este faza principală pentru toate cele trei căi de activare. Pe fig. 13.2 arată că convertazele C3 în căile clasice și alternative (C4b2a și, respectiv, C3bBb) scindează C3 în două fragmente. C3a mai mic este o proteină anafilatoxină solubilă: activează celulele implicate în răspunsul inflamator. Fragmentul mai mare, C3b, continuă procesul de activare a cascadei complementului prin legarea de suprafețele celulare din jurul locului de activare. După cum se arată mai jos, C3b este, de asemenea, implicat în apărarea gazdei, inflamație și reglarea imunității.
Orez. 13.2. Scindarea componentei C3 de către C3-convertază și a componentei C5 de către C5-convertază în căile clasice și lectinei (sus) și alternative (jos). În toate cazurile, C3 este scindat în C3b, care este depus pe suprafața celulei, și C3, care este eliberat în mediul lichid. În același mod, C5 este scindat în C5b, care este depus pe suprafața celulei, și C5a, care este eliberat în mediul lichid.
Legarea C3b la C3 convertaze, atât în căile clasice, cât și pe cele alternative, inițiază legarea și scindarea următoarei componente, C5 (vezi Fig. 13.2). Din acest motiv, convertazele C3 asociate cu C3b sunt clasificate ca convertaze C5 (C4b2a3b în calea clasică; C3bBb3b în alternativă). Când C5 este scindat, se formează două fragmente. Fragmentul C5a este eliberat într-o formă solubilă și este o anafilatoxină activă. Fragmentul C5b se leagă de suprafața celulei și formează un nucleu pentru legarea la componentele terminale ale complementului.
calea terminalului
Componentele terminale ale cascadei complementului - C5b, C6, C7, C8 și C9 - sunt comune tuturor căilor de activare. Ele se leagă între ele și formează un complex de atac membranar (MAC), care provoacă liza celulară (Fig. 13.3).
Orez. 13.3 Formarea complexului de atac membranar. Componentele complementare ale fazei târzii - C5b-C9 - se conectează secvențial și formează un complex pe suprafața celulei. Numeroase componente C9 se atașează la acest complex și se polimerizează pentru a forma poli-C9, creând un canal care se întinde pe membrana celulară.
Prima fază a formării MAC este atașarea lui C6 la C5b pe suprafața celulei. C7 se leagă apoi de C5b și C6 și pătrunde în membrana exterioară a celulei. Legarea ulterioară a C8 la C5b67 duce la formarea unui complex care pătrunde mai adânc în membrana celulară. Pe membrana celulară, C5b-C8 acționează ca un receptor pentru C9, o moleculă de tip perforină care se leagă de C8.
Moleculele C9 suplimentare interacționează în complex cu molecula C9, formând C9 polimerizat (poli-C9). Aceste poli-C9 formează un canal transmembranar care perturbă echilibrul osmotic în celulă: ionii pătrund prin ea și apa intră. Celula se umflă, membrana devine permeabilă la macromolecule, care apoi părăsesc celula. Rezultatul este liza celulară.
R. Koiko, D. Sunshine, E. Benjamini
№ 6 Complementul, structura lui, funcțiile, modalitățile de activare, rolul în imunitate.
Natura și caracteristicile complementului.
Complementul este unul dintre factorii importanți ai imunității umorale, care joacă un rol în apărarea organismului împotriva antigenelor. Complementul este un complex complex de proteine din serul sanguin care se află de obicei într-o stare inactivă și este activat atunci când un antigen este combinat cu un anticorp sau când un antigen se agregă. Complementul este format din 20 de proteine care interacționează, dintre care nouă sunt componentele principale ale complementului; sunt desemnate prin numere: C1, C2, NV, C4...C9. Un rol important îl au și factorii B, D și P (properdin). Proteinele complementare sunt globuline și diferă unele de altele printr-o serie de proprietăți fizico-chimice. În special, ele diferă semnificativ în greutate moleculară, și au, de asemenea, o compoziție complexă de subunități: C 1- C 1 q , C 1 r , C 1 s ; NV-NV, NV b; C5-C5a, C5 b etc. Componentele complementului sunt sintetizate în cantități mari (alcătuiesc 5-10% din toate proteinele din sânge), unele dintre ele sunt formate din fagocite.
Funcții complementarediverse: a) participă la liza celulelor microbiene și a altor celule (efect citotoxic); b) are activitate chimiotactică; c) participă la anafilaxie; d) participă la fagocitoză. Prin urmare, complementul este o componentă a multor reacții imunologice care vizează eliminarea organismului de microbi și alte celule și antigene străine (de exemplu, celule tumorale, grefă).
Mecanism de activare completa este foarte complex și este o cascadă de reacții proteolitice enzimatice, care are ca rezultat formarea unui complex citolitic activ care distruge peretele bacteriilor și al altor celule. Sunt cunoscute trei căi de activare a complementului: clasică, alternativă și lectină.
Pe calea clasicăComplementul este activat de complexul antigen-anticorp. Pentru aceasta, este suficient să participați la legarea antigenului unei molecule IgM sau două molecule IgG . Procesul începe cu adăugarea componentei C1 la complexul AG + AT, care se descompune în subunităţi C 1 q , C 1 r şi C1 s . În plus, componentele complementului „timpurii” activate secvenţial participă la reacţie în următoarea secvenţă: C4, C2, NV. Această reacție are caracterul unei cascade crescătoare, adică atunci când o moleculă a componentului precedent activează mai multe molecule ale următoarei. Componenta „precoce” a complementului C3 activează componenta C5, care are capacitatea de a se atașa de membrana celulară. Pe componenta C5, prin atașarea succesivă a componentelor „târzii” C6, C7, C8, C9, se formează un complex litic sau de atac de membrană care încalcă integritatea membranei (formează o gaură în ea), iar celula moare ca rezultat al lizei osmotice.
Cale alternativaactivarea complementului are loc fără participarea anticorpilor. Această cale este caracteristică protecției împotriva microbilor gram-negativi. Reacția în lanț în cascadă în calea alternativă începe cu interacțiunea unui antigen (de exemplu, o polizaharidă) cu proteinele B, D și properdină (P) urmată de activarea componentei C3. În plus, reacția se desfășoară în același mod ca și în modul clasic - se formează un complex de atac membranar.
calea lectineiActivarea complementului are loc și fără participarea anticorpilor. Este inițiată de o proteină specifică care leagă manoza ser de sânge, care, după ce interacționează cu reziduurile de manoză de pe suprafața celulelor microbiene, catalizează C4. Cascada ulterioară de reacții este similară modului clasic.
În procesul de activare a complementului, se formează produse de proteoliză ai componentelor sale - subunitățile C3 și C3 b, C5a și C5b si altii care au un mare activitate biologică. De exemplu, C3 și C5a participă la reacții anafilactice, sunt chimioatractanți, C3 b - joacă un rol în opsonizarea obiectelor de fagocitoză etc. Are loc o reacție complexă în cascadă a complementului cu participarea ionilor de Ca 2+ și Mg2+.
Complementul este un complex proteic complex din serul sanguin. Sistemul de complement este format din din 30 de proteine (componente sau fracțiunile, sisteme de complement). Activat sistem de complement datorită unui proces în cascadă: produsul reacției anterioare acționează ca catalizator pentru reacția ulterioară. Mai mult, atunci când fracțiunea de componentă este activată, în primele cinci componente, are loc scindarea acesteia. Produsele acestei scindări sunt notate ca fracții active ale sistemului complement.
1. Mai mare dintre fragmente(notat cu litera b), format în timpul clivajului fracției inactive, rămâne pe suprafața celulei - activarea complementului are loc întotdeauna pe suprafața celulei microbiene, dar nu și pe propriile celule eucariote. Acest fragment dobândește proprietățile unei enzime și capacitatea de a acționa asupra componentei ulterioare, activând-o.
2. Fragment mai mic(notat cu litera a) este solubil si „frunze” in faza lichida, i.e. în serul sanguin.
B. Fracții ale sistemului complement sunt desemnate diferit.
1. Nouă - primele descoperite - proteine ale sistemului complement marcat cu litera C(din cuvânt englezesc complement) cu cifra corespunzătoare.
2. Se desemnează fracțiile rămase ale sistemului complement alte litere latine sau combinațiile lor.
Căile de activare a complementului
Există trei căi de activare a complementului: clasică, lectină și alternativă.
A. mod clasic activarea complementului este principal. Implicat în această cale de activare a complementului funcția principală a anticorpilor.
1. Activarea complementului prin calea clasică Lansări complex imun : complex antigen-imunoglobulină (clasa G sau M). Locul anticorpului poate „ocupa” proteina C-reactiva- un astfel de complex activează și complementul de-a lungul căii clasice.
2. Calea clasică de activare a complementuluiefectuate în felul următor.
A. La început fracția C1 este activată: este colectat din trei subfracții (C1q, C1r, C1s) și transformat într-o enzimă C1-esteraza(С1qrs).
b. C1-esteraza împarte fracția C4.
V. Fracția activă C4b se leagă covalent de suprafața celulelor microbiene - aici se alătură fracțiunii C2.
d. Fracția C2 în complex cu fracția C4b este scindată de C1-esteraza cu formarea fracției active С2b.
e. Fracțiile active C4b și C2b într-un singur complex - С4bС2b- Posedă activitate enzimatică. Acest așa-zis Calea clasică C3 convertaza.
e. C3 convertaza împarte fracția C3, acumulez cantități mari din fracția activă C3b.
și. Fracția activă С3b se alătură complexului C4bC2bși o transformă în C5 convertaza(С4bС2bС3b).
h. C5 convertaza împarte fracția C5.
Și. Fracția activă rezultată C5b se alătură fracțiunii C6.
j. complex C5bC6 se alătură fracțiunii C7.
l. Complexul С5bС6С7 înglobat în stratul dublu fosfolipidic al membranei celulare microbiene.
m. La acest complex se unește proteina C8Și proteina C9. Acest polimer formează un por cu un diametru de aproximativ 10 nm în membrana unei celule microbiene, ceea ce duce la liza microbilor (deoarece pe suprafața sa se formează mulți astfel de pori - „activitatea” unei unități de C3-convertază). duce la apariția a aproximativ 1000 de pori). Complex С5bС6С7С8С9, format ca urmare a activării complementului se numește complex de atac memran (MAC).
B. calea lectinei Activarea complementului este declanșată de un complex de proteine serice normale din sânge - lectina care leagă mananele (MBL) - cu carbohidrați din structurile de suprafață ale celulelor microbiene (cu reziduuri de manoză).
ÎN  .Cale alternativa Activarea complementului începe cu legarea covalentă a fracției active C3b - care este întotdeauna prezentă în serul sanguin ca urmare a clivajului spontan al fracției C3 care are loc constant aici - cu moleculele de suprafață nu ale tuturor, ci ale unor microorganisme.
.Cale alternativa Activarea complementului începe cu legarea covalentă a fracției active C3b - care este întotdeauna prezentă în serul sanguin ca urmare a clivajului spontan al fracției C3 care are loc constant aici - cu moleculele de suprafață nu ale tuturor, ci ale unor microorganisme.
1. Evoluții ulterioaredezvolta în felul următor.
A. C3b leagă factorul B, formând un complex C3bB.
b. Asociat cu C3b factorul B acționează ca substrat pentru factorul D(serin proteaza serică), care o scindează pentru a forma complexul activ С3bВb. Acest complex are activitate enzimatică, este omolog structural și funcțional cu C3-convertază a căii clasice (C4bC2b) și se numește Cale alternativă C3-convertază.
V. Calea alternativă C3 convertaza în sine este instabilă. Pentru ca calea alternativă de activare a complementului să continue cu succes această enzimă stabilizat de factorul P(proprietă).
2. Principaldiferenta functionala O modalitate alternativă de activare a complementului, în comparație cu cea clasică, este răspunsul rapid la agentul patogen: deoarece nu este nevoie de timp pentru acumularea de anticorpi specifici și formarea complexelor imune.
D. Este important să înțelegem că atât căile clasice, cât și cele alternative de activare a complementului functioneaza in paralel, de asemenea amplificându-se (adică amplificându-se) reciproc. Cu alte cuvinte, complementul nu este activat „fie de clasic, fie de alternativ”, ci de căile de activare „atât de clasic, cât și de alternativ”. Acesta, cu adăugarea căii de activare a lectinei, este un singur proces, ale cărui componente diferite se pot manifesta pur și simplu în grade diferite.
Funcțiile sistemului complement
Sistemul complement joacă un rol foarte important în apărarea gazdei împotriva agenților patogeni.
A. Sistemul complement este implicat în inactivarea microorganismelor, incl. mediază acţiunea anticorpilor asupra microbilor.
B. Fracții active ale sistemului complement activează fagocitoza (opsonine - C3b șiC5 b) .
B. Fracţiile active ale sistemului complement sunt implicate în formarea unui răspuns inflamator.
Se numesc fracțiile de complement activ C3a și C5a anafilotoxine, deoarece sunt implicați, printre altele, într-o reacție alergică numită anafilaxie. Cea mai puternică anafilotoxină este C5a. Anafilotoxine a functiona pe diferite celule și țesuturi ale macroorganismului.
1. Efectul lor asupra mastocitele provoacă degranulare.
2. Asupra acționează și anafilotoxinele muschii netezi determinându-i să se contracte.
3. Se lucrează și la peretele vasului: provoacă activarea endoteliului și crește permeabilitatea acestuia, ceea ce creează condiții pentru extravazarea (ieșirea) de lichid și celule sanguine din patul vascular în timpul dezvoltării unei reacții inflamatorii.
În plus, anafilotoxinele sunt imunomodulatoare, adică acţionează ca regulatori ai răspunsului imun.
1. C3a acționează ca un imunosupresor (adică suprimă răspunsul imun).
2. C5a este un imunostimulant (adică îmbunătățește răspunsul imun).
ÎNTREBARE 10 „Imunitatea este un concept. Clasificarea formelor de imunitate. organe ale sistemului imunitar. Imunogeneza»
Imunitatea se înțelege mecanisme de apărare, care sunt implementate cu participarea limfocitelor și au ca scop recunoașterea și eliminarea din mediul intern al organismului a unui grup de molecule sau chiar părți de molecule, considerate drept „etichetă străină”. Termenul antigen. Recunoscând aceste „semne” - antigene, sistemul imunitar elimină din mediul intern al corpului:
proprii, care au devenit inutile din diverse motive, celule,
microorganisme,
hrana, inhalarea si aplicarea substantelor externe,
transplanturi.
Sunt două principalele forme de imunitate- specifice (congenitale) și dobândite. Există o clasificare imunitatea dobândită in functie de provenienta, dupa care se imparte in natural (a nu se confunda cu imunitatea naturala datorita factorilor de rezistenta nespecifici) si artificiala.
A. Natural imunitatea dobândită se formează în mod natural (de unde și numele).
1. Activ imunitatea naturală dobândită se formează ca urmare a unei infecții și de aceea se numește postinfecțioasă.
2. Pasiv imunitatea naturală dobândită se formează datorită anticorpilor materni care intră în corpul fătului prin placentă, iar după naștere - în corpul copilului cu laptele matern. Drept urmare, se numește acest tip de imunitate maternă.
B. Artificial imunitatea dobândită este formată la pacient de către un medic.
1. Activ imunitatea dobândită artificială se formează ca urmare a vaccinării și de aceea se numește post-vaccinare.
2. Pasiv imunitatea artificială dobândită se formează ca urmare a introducerii serurilor terapeutice și profilactice și de aceea se numește postser.
Imunitatea dobândită poate fide asemenea steril (fără prezența unui agent patogen)și nesterile (existând în prezența unui agent patogen în organism),umoral Șicelular, sistemic Șilocal, dupa directie -antibacterian, antiviral, antitoxic, antitumoral, antitransplant.
Sistemul imunitar - un ansamblu de organe, țesuturi și celule care asigură constanța celular-genetică a organismului. Principii puritate antigenică (genetică). se bazează pe recunoașterea „propriului - al altcuiva” și se datorează în mare parte sistemului de gene și glicoproteine (produse ale expresiei lor) - complex major de histocompatibilitate (MHC), la om, adesea denumit sistem HLA (antigene leucocitare umane).
organe ale sistemului imunitar.
Aloca central(măduvă osoasă - organ hematopoietic, timus sau timus, țesut limfoid intestinal) și periferic(splină, ganglioni limfatici, acumulări de țesut limfoid în propriul strat de mucoase de tip intestinal) organe imunitare.
Sistemul imunitar include:
SISTEMUL LIMFOID (organe limfoide și limfocite)
SISTEM MONOCIT-MACROFAG ( monocite, macrofagele tisulare , celulele dendritice , microfage saugranulocite polimornonucleare sunt bazofile, eozinofile, neutrofile).
Sistemul imunitar include niveluri:
Organ nivel
Celular nivel (macrofage și microfage, limfocite T și B, monocite, trombocite și alte celule)
Nivel umoral sau molecular(imunoglobuline sau anticorpi, citokine, interferoni etc.).
CITOKINE- molecule biologic active care asigură interacțiunea celulelor sistemului imunitar între ele și cu alte sisteme
ORGANE ALE SISTEMULUI IMUN
A. AUTORITĂȚI CENTRALE:
timus
Măduvă osoasă
FUNCŢIE: Formarea, diferențierea independentă de antigen și proliferarea celulelor imunocompetente.
B. ORGANE PERIFERICE:
Ganglionii limfatici
Splină
Țesutul limfoid al membranelor mucoase (petice Peyer ale intestinului, apendice, amigdale, acumulări difuze de limfocite în plămâni și intestine etc.).
FUNCŢIE: Diferențierea dependentă de antigen și proliferarea celulelor imunocompetente.
Celulele progenitoare ale celulelor imunocompetente sunt produse de măduva osoasă. Unii descendenți ai celulelor stem devin limfocite. Limfocitele sunt împărțite în două clase - T și B. Precursorii limfocitelor T migrează în timus, unde se maturizează în celule care pot participa la răspunsul imun. La om, limfocitele B se maturizează în măduva osoasă. La păsări, celulele B imature migrează spre bursa lui Fabricius unde ajung la maturitate. Limfocitele mature B și T colonizează ganglionii limfatici periferici. Prin urmare, organele centrale ale sistemului imunitar realizează formarea și maturarea celulelor imunocompetente, organele periferice oferă un răspuns imunitar adecvat la stimularea antigenică - „prelucrarea” antigenului, recunoașterea acestuia și proliferarea clonală a limfocitelor -diferențierea dependentă de antigen.
Există trei căi de activare a complementului: clasică, lectină și alternativă.
A. mod clasic activarea complementului este principala. Participarea la această cale de activare a complementului este funcția principală a anticorpilor.
1. Activarea complementului prin calea clasică Lansări complex imun: un complex de antigen cu imunoglobulina (clasa G - primele trei subclase - sau M). Locul anticorpului poate fi „luat” de proteina C-reactivă - un astfel de complex activează și complementul de-a lungul căii clasice.
2. Calea clasică de activare a complementului efectuate după cum urmează (Figura 26.2-1).
A. La început fracția C1 este activată: este colectat din trei subfracții (C1q, C1r, C1s) și transformat în enzima C1-esteraza (C1qrs).
b. C1-esteraza împarte fracția C4.
V. Fracția activă C4b se leagă covalent la suprafața celulelor microbiene (dar nu și la celulele eucariote ale gazdei) cu aici se alătură fracțiunii C2.
d. Fracția C2 în complex cu fracția C4b este scindată de C1-esteraza cu formarea fracției active C2b.
e. Fracțiile active C4b și C2b într-un singur complex - C4bC2b- Posedă activitate enzimatică. Acest așa-zis Calea clasică C3 convertaza.
e. C3 convertaza împarte fracția C3, acumulez cantități mari din fracția activă C3b.
și. Fracția activă С3b se alătură complexului C4bC2bși o transformă în C5 convertaza(C4bC2bC3b).
h. C5 convertaza împarte fracția C5.
Și. Fracția activă rezultată C5b se alătură fracțiunii C6.
j. complex C5bC6 se alătură fracțiunii C7.
l. Complexul С5bС6С7 înglobat în stratul dublu fosfolipidic al membranei celulare microbiene.
m. La acest complex se unește proteina C8.
n. Fiind împreună cu întregul complex în stratul dublu fosfolipidic al membranei celulare microbiene, proteina C8 catalizează polimerizarea 10 - 16 molecule proteina C9. Acest polimer formează un por care nu cade cu un diametru de aproximativ 10 nm în membrana unei celule microbiene (Figura 26.2-2), ceea ce duce la liza microbilor (deoarece pe suprafața sa se formează mulți astfel de pori - „activitatea ” a unei unități de C3-convertază duce la apariția a aproximativ 1000 de pori). Complexul C5bC6C7C8C9 rezultat din activarea complementului este numit complex de atac memran(MAC).
B. calea lectinei Activarea complementului este declanșată de un complex de proteine serice normale din sânge - lectina care leagă mananele (MBL) - cu carbohidrați din structurile de suprafață ale celulelor microbiene (cu reziduuri de manoză). Serina proteaza asociată MSL activată ca urmare a acestui proces acționează similar cu esteraza C1 a căii clasice, de-a lungul căreia, de fapt, se dezvoltă evenimente ulterioare, care se termină cu formarea MAC (Fig. 26.2-3).
ÎN. Cale alternativa activarea complementului (Fig. 26.2-4) începe cu legarea covalentă a fracției active C3b - care este întotdeauna prezentă în serul sanguin ca urmare a clivajului spontan al fracției C3 care are loc în mod constant aici - cu moleculele de suprafață de nu. toate, dar unele microorganisme.
1. Evoluții ulterioare dezvoltaîn felul următor.
A. C3b leagă factorul B(care este omolog structural și funcțional cu factorul C2), formând un complex C3bB.
b. Asociat cu C3b factorul B acţionează ca substrat pentru factorD(serin proteaza serică), care o scindează pentru a forma complexul activ C3bBb. Acest complex are activitate enzimatică, este omolog structural și funcțional cu C3-convertază a căii clasice (C4bC2b) și se numește Cale alternativă C3-convertază.
V. Calea alternativă C3 convertaza în sine este instabilă. Pentru ca calea alternativă de activare a complementului să continue cu succes această enzimă stabilizat de factorul P(proprietă).
1 . O mulțime de C3b este în curs de dezvoltare și se formează un complexС3bВbС3b, fiind o convertază C5.
2 . activare C5 dă naștere la formarea unui complex de atac membranar (vezi secțiunile 26.2.A.2.și - 26.2.A.2.n).
2. De bază diferenta functionala O modalitate alternativă de activare a complementului, în comparație cu cea clasică, este răspunsul rapid la agentul patogen: deoarece nu este nevoie de timp pentru acumularea de anticorpi specifici și formarea complexelor imune.
D. Este important să înțelegem că atât căile clasice, cât și cele alternative de activare a complementului functioneaza in paralel, de asemenea amplificându-se (adică amplificându-se) reciproc. Cu alte cuvinte, complementul nu este activat „fie de clasic, fie de alternativ”, ci de căile de activare „atât de clasic, cât și de alternativ”. Acesta, cu adăugarea căii de activare a lectinei, este un singur proces (vezi Fig. 26.2-5), ale cărui componente diferite se pot manifesta pur și simplu în grade diferite.
Sistemul de complement
Complexul de atac al membranei care provoacă liza celulară.
Sistemul de complement- un complex de proteine complexe care sunt prezente constant în sânge. Acesta este un sistem în cascadă de enzime proteolitice, conceput pentru protecția umorală a organismului de acțiunea agenților străini, este implicat în implementarea răspunsului imun al organismului. Este o componentă importantă atât a imunității înnăscute, cât și a imunității dobândite.
Istoria conceptului
ÎN sfârşitul XIX-lea secole, s-a constatat că serul de sânge conține un anumit „factor” cu proprietăți bactericide. În 1896, un tânăr om de știință belgian Jules Bordet, care lucra la Institutul Pasteur din Paris, a arătat că în ser există două substanțe diferite, a căror acțiune combinată duce la liza bacteriilor: un factor termostabil și un termolabil (pierderea). proprietăţile sale când serul este încălzit) factor. După cum sa dovedit, factorul termostabil nu putea acționa decât împotriva anumitor microorganisme, în timp ce factorul termolabil avea activitate antibacteriană nespecifică. Factorul termolabil a fost numit ulterior completa. Termenul „complement” a fost inventat de Paul Ehrlich la sfârșitul anilor 1890. Ehrlich a fost autorul teoriei umorale a imunității și a introdus mulți termeni în imunologie, care mai târziu au devenit general acceptați. Conform teoriei sale, celulele responsabile de răspunsurile imune au receptori pe suprafața lor care servesc la recunoașterea antigenelor. Numim acum acești receptori „anticorpi” (baza receptorului variabil al limfocitelor este un anticorp de clasă IgD atașat la membrană, mai rar IgM. Anticorpii din alte clase în absența antigenului corespunzător nu sunt atașați la celule). Receptorii se leagă de un antigen specific, precum și de componenta antibacteriană termolabilă a serului sanguin. Ehrlich a numit factorul termolabil „complement”, deoarece această componentă a sângelui „servește ca un complement” pentru celulele sistemului imunitar.
Ehrlich credea că există multe complemente, fiecare dintre ele se leagă de propriul receptor, la fel cum un receptor se leagă de un antigen specific. În schimb, Bordet a susținut că există un singur tip de „complement”. La începutul secolului al XX-lea, disputa a fost soluționată în favoarea lui Bordet; s-a dovedit că complementul poate fi activat cu participarea anticorpilor specifici sau independent, într-un mod nespecific.
Vedere generala
Componentele sistemului complement
Complementul este un sistem proteic care include aproximativ 20 de componente care interacționează: C1 (un complex de trei proteine), C2, C3, ..., C9, factorul B, factorul D și o serie de proteine reglatoare. Toate aceste componente sunt proteine solubile cu un mol. cântărind de la 24.000 la 400.000, care circulă în sânge și în lichidul tisular. Proteinele complementare sunt sintetizate în principal în ficat și reprezintă aproximativ 5% din fracțiunea totală de globulină a plasma sanguină. Majoritatea sunt inactive până când sunt activate fie printr-un răspuns imun (care implică anticorpi), fie direct de către un microorganism invadator (vezi mai jos). Unul dintre rezultatele posibile ale activării complementului este asocierea secvențială a așa-numitelor componente tardive (C5, C6, C7, C8 și C9) într-un complex proteic mare care provoacă liza celulară (complex litic sau de atac membranar). Agregarea componentelor tardive are loc ca urmare a unei serii de reacții succesive de activare proteolitică care implică componente timpurii (C1, C2, C3, C4, factorul B și factorul D). Majoritatea acestor componente timpurii sunt proenzime activate secvenţial prin proteoliză. Când oricare dintre aceste proenzime este scindată în mod specific, ea devine enzima proteolitică activă și scindează următoarea proenzimă și așa mai departe. Deoarece multe dintre componentele activate se leagă strâns de membrane, majoritatea acestor evenimente au loc pe suprafața celulelor. Componenta centrală a acestei cascade proteolitice este C3. Activarea sa prin clivaj este reacția principală a întregului lanț de activare a complementului. C3 poate fi activat în două moduri principale - clasic și alternativ. În ambele cazuri, C3 este scindat de un complex enzimatic numit C3 convertază. Două căi diferite duc la formarea diferitelor convertaze C3, cu toate acestea, ambele sunt formate ca urmare a asocierii spontane a două componente ale complementului activate mai devreme în lanțul cascadei proteolitice. C3 convertaza scindează C3 în două fragmente, dintre care cel mai mare (C3b) se leagă de membrana celulei țintă alături de C3 convertaza; ca urmare, se formează un complex enzimatic și mai mare cu o specificitate modificată, C5-convertaza. Apoi convertaza C5 scindează C5 și astfel inițiază asamblarea spontană a complexului litic din componentele târzii - de la C5 la C9. Deoarece fiecare enzimă activată scindează multe molecule ale următoarei proenzime, cascada de activare a componentelor timpurii acționează ca un amplificator: fiecare moleculă activată la începutul întregului lanț duce la formarea multor complexe litice.
Principalele etape de activare a sistemului complement.
Modalități clasice și alternative de activare a sistemului complementului.
Sistemul complement funcționează ca o cascadă biochimică de reacții. Complementul este activat de trei căi biochimice: căile clasice, alternative și lectinei. Toate cele trei căi de activare produc diferite variante ale convertazei C3 (o proteină care scindează C3). mod clasic(a fost descoperit mai întâi, dar nou din punct de vedere evolutiv) necesită anticorpi pentru a se activa (răspuns imun specific, imunitate adaptivă), în timp ce alternativăȘi lectină căile pot fi activate de antigeni fără prezența anticorpilor (răspuns imun nespecific, imunitate înnăscută). Rezultatul activării complementului în toate cele trei cazuri este același: C3 convertaza hidrolizează C3, creând C3a și C3b și provocând o cascadă de hidroliză ulterioară a elementelor sistemului complement și a evenimentelor de activare. În calea clasică, activarea convertazei C3 necesită formarea complexului C4bC2a. Acest complex se formează la scindarea C2 și C4 de către complexul C1. Complexul C1, la rândul său, trebuie să se lege de imunoglobulinele din clasa M sau G pentru activare. C3b se leagă de suprafața agenților patogeni, ceea ce duce la un „interes” mai mare al fagocitelor în celulele asociate cu C3b (opsonizare). C5a este un chimioatractant important care ajută la atragerea de noi celule imunitare în zona de activare a complementului. Atât C3a, cât și C5a au activitate anafilotoxică, provocând direct degranularea mastocitelor (ca urmare, eliberarea de mediatori inflamatori). C5b începe formarea complexelor de atac membranar (MAC) constând din C5b, C6, C7, C8 și C9 polimeric. MAC - citolitic produs final activarea sistemului complementului. MAC formează un canal transmembranar care provoacă liza osmotică a celulei țintă. Macrofagele înghit agenții patogeni marcați de sistemul complementului.
functii biologice
Acum există următoarele funcții:
- functie de opsonizare. Imediat după activarea sistemului complement, se formează componente opsonizante care acoperă agenții patogeni sau complexele imune, atrăgând fagocitele. Prezența receptorului C3b pe suprafața celulelor fagocitare sporește atașarea acestora la bacteriile opsonizate și activează procesul de absorbție. Această atașare mai strânsă a celulelor legate de C3b sau a complexelor imune la celulele fagocitare a fost numită fenomen de ataşament imun.
- Solubilizarea (adică dizolvarea) complexelor imune (molecula C3b). Cu deficitul de complement, se dezvoltă o patologie imunocomplexă (afecțiuni asemănătoare LES). [LES = lupus eritematos sistemic]
- Participarea la reacții inflamatorii. Activarea sistemului complement duce la eliberarea de substanțe biologic active (histamină, serotonină, bradikinină) din bazofilele tisulare (mastocitele) și granulocitele de sânge bazofile, care stimulează răspunsul inflamator (mediatori inflamatori). Componente biologic active care se formează în timpul divizării C3Și C5, conduc la eliberarea de amine vasoactive, cum ar fi histamina, din bazofilele tisulare (mastocitele) și granulocitele bazofile din sânge. La rândul său, aceasta este însoțită de relaxarea mușchilor netezi și contracția celulelor endoteliale capilare și permeabilitate vasculară crescută. Fragment C5ași alte produse de activare a complementului promovează chemotaxia, agregarea și degranularea neutrofilelor și formarea de radicali liberi de oxigen. Administrarea de C5a la animale a dus la hipotensiune arterială, vasoconstricție pulmonară și permeabilitate vasculară crescută din cauza leziunilor endoteliale.
Funcțiile lui C3a:- acționează ca un factor chemotactic, determinând migrarea neutrofilelor spre locul eliberării acestora;
- induce atașarea neutrofilelor la endoteliul vascular și între ele;
- activează neutrofilele, determinându-le să dezvolte o explozie respiratorie și degranulare;
- stimulează producția de leucotriene de către neutrofile.
- Funcția citotoxică sau litică. În etapa finală a activării sistemului complement, se formează un complex de atac membranar (MAC) din componentele tardive ale complementului, care atacă membrana unei celule bacteriene sau a oricărei alte celule și o distruge.
Activarea sistemului complementului
mod clasic
Calea clasică este declanșată de activarea complexului C1(include o moleculă C1q și câte o moleculă C1r și C1s). Complexul C1 se leagă prin intermediul C1q la imunoglobulinele de clasă M și G asociate cu antigene. C1q hexameric are forma unui buchet de lalele nedeschise, ai căror „muguri” se pot lega la locul anticorpului. O singură moleculă IgM este suficientă pentru a iniția această cale, activarea de către molecule IgG este mai puțin eficientă și necesită mai multe molecule IgG.
С1q se leagă direct de suprafața agentului patogen, ceea ce duce la modificări conformaționale în molecula C1q și determină activarea a două molecule de serin proteaze C1r. Ele scindează C1s (de asemenea o serin protează). Complexul C1 se leagă apoi de C4 și C2 și apoi le scindează pentru a forma C2a și C4b. C4b și C2a se leagă unul de celălalt pe suprafața agentului patogen pentru a forma calea clasică C3 convertaza, C4b2a. Apariția convertazei C3 duce la scindarea lui C3 în C3a și C3b. C3b formează, împreună cu C2a și C4b, convertaza C5 a căii clasice. C5 este scindat în C5a și C5b. C5b rămâne pe membrană și se conectează la complexul C4b2a3b. Apoi sunt conectate C6, C7, C8 și C9, care polimerizează și apare un tub în interiorul membranei. Astfel, echilibrul osmotic este perturbat și, ca urmare a turgenței, bacteria izbucnește. Calea clasică este mai precisă, deoarece orice celulă străină este distrusă în acest fel.
Cale alternativa
O cale alternativă este declanșată de hidroliza C3 direct pe suprafața agentului patogen. În calea alternativă sunt implicați factorii B și D. Cu ajutorul lor se formează enzima C3bBb. Proteina P o stabilizează și îi asigură funcționarea pe termen lung. În plus, PC3bBb activează C3, ca urmare, se formează C5-convertază și se declanșează formarea unui complex de atac membranar. Activarea ulterioară a componentelor complementului terminal are loc în același mod ca și în calea clasică de activare a complementului. În lichidul din complexul C3bBb, B este înlocuit cu factorul H și, sub influența unui compus dezactivator (H), se transformă în C3bi. Când microbii intră în organism, complexul C3bBb începe să se acumuleze pe membrană. Se conectează la C5, care se împarte în C5a și C5b. C5b rămâne pe membrană. Apoi se conectează C6, C7, C8 și C9 După ce C9 este combinat cu C8, C9 este polimerizat (până la 18 molecule sunt reticulate între ele) și se formează un tub care pătrunde în membrana bacteriană, este pompată apă și bacteria. izbucni.
Calea alternativă diferă de cea clasică în felul următor: activarea sistemului complement nu necesită formarea de complexe imune; are loc fără participarea primelor componente ale complementului - C1, C2, C4. De asemenea, diferă prin faptul că funcționează imediat după apariția antigenelor - activatorii săi pot fi polizaharide și lipopolizaharide bacteriene (sunt mitogeni), particule virale, celule tumorale.
Calea lectinei (manoză) de activare a sistemului complementului
Calea lectinei este omoloagă cu calea clasică de activare a sistemului complementului. Utilizează lectina de legare a manozei (MBL), o proteină similară cu calea clasică de activare a C1q, care se leagă de reziduurile de manoză și alte zaharuri de pe membrană, permițând recunoașterea unei varietăți de agenți patogeni. MBL este o proteină serică aparținând grupului de proteine colectine, care este sintetizată în principal în ficat și poate activa cascada complementului prin legarea directă de suprafața agentului patogen.
În serul sanguin, MBL formează un complex cu MASP-I și MASP-II (proteaza serină asociată cu lectină cu legare de manan, proteaze cu serin care leagă MBL). MASP-I și MASP-II sunt foarte asemănătoare cu C1r și C1 ale căii de activare clasice și pot avea un strămoș evolutiv comun. Când mai multe situsuri active MBL se leagă de reziduuri de manoză orientate în mod specific pe stratul dublu fosfolipidic al agentului patogen, MASP-I și MASP-II sunt activate și scindează proteina C4 în C4a și C4b și proteina C2 în C2a și C2b. C4b și C2a se combină apoi pe suprafața agentului patogen pentru a forma C3 convertaza, iar C4a și C2b acționează ca chemoatractanți pentru celulele sistemului imunitar.
Reglarea sistemului complementului
Sistemul de complement poate fi foarte periculos pentru țesuturile gazdă, așa că activarea lui trebuie să fie bine reglată. Majoritatea componentelor sunt active doar ca parte a complexului, în timp ce formele lor active pot exista pentru o perioadă foarte scurtă de timp. Dacă în acest timp nu se întâlnesc cu următoarea componentă a complexului, atunci formele active își pierd legătura cu complexul și devin inactive. Dacă concentrația oricăruia dintre componente este sub pragul (critic), atunci activitatea sistemului complement nu va duce la consecințe fiziologice. Sistemul complementului este reglat de proteine speciale care se găsesc în plasma sanguină în concentrații chiar mai mari decât proteinele sistemului complement în sine. Aceleași proteine sunt prezente pe membranele celulelor proprii ale corpului, protejându-le de atacul proteinelor sistemului complement.
Mecanismele de reglementare funcționează în principal în trei puncte.
- C1. Inhibitorul C1 controlează căile clasice și de activare a lectinei. Acționează în două moduri: limitează acțiunea C4 și C2 prin legarea de proteazele C1r și C1s și, în mod similar, oprește calea lectinei prin îndepărtarea enzimelor MASP din complexul MBP.
- C3 convertaza. Durata de viață a C3-convertazei este redusă de factorii de accelerare a dezintegrarii. Unele dintre ele se găsesc pe suprafața propriilor celule (de exemplu, DAF și CR1). Acţionează asupra convertazelor C3 atât în căile de activare clasice, cât şi în cele alternative. DAF accelerează descompunerea căii alternative C3 convertazei. CR1 (receptorul C3b/C4b) este localizat în principal pe suprafața eritrocitelor și este responsabil pentru îndepărtarea complexelor imune opsonizate din plasma sanguină. Alte proteine reglatoare sunt produse de ficat și sunt dizolvate în plasma sanguină în stare inactivă. Factorul I este o serin protează care scindează C3b și C4b. Proteina care leagă C4 (C4BP) scindează C4 și ajută factorul I la scindarea C4b. Factorul H se leagă de glicozaminoglicanii care sunt prezenți pe celulele proprii, dar nu și pe celulele patogene. Această proteină este un cofactor al factorului I și, de asemenea, inhibă activitatea C3bBb.
- C9. CD59 și factorul limitator omolog inhibă polimerizarea C9 în timpul formării complexului de atac membranar, împiedicând formarea acestuia.
Rolul sistemului complement în boală
Sistemul complement joacă un rol important în multe boli legate de imunitate.